Nos services
L'onychomycose n’est pas uniquement un problème esthétique. Il s’agit d’une infection chronique de l’ongle qui peut toucher une proportion importante de la population, bien que dans la majorité des cas, elle reste bénigne. Cette mycose se développe lorsque des micro-organismes, principalement des dermatophytes, colonisent la kératine de l'ongle. Bien que l'affection soit bénigne dans la majorité des cas, elle peut entraîner des complications sérieuses chez les personnes dont le système immunitaire est affaibli. La progression de la maladie est généralement lente, mais il est recommandé de consulter un médecin dès l’apparition de signes pouvant évoquer une infection, afin de confirmer le diagnostic et envisager un traitement approprié.
L'onychomycose désigne médicalement toute infection des ongles provoquée par un champignon. Elle représente la cause la plus fréquente d'altération de l'ongle chez l'adulte. Le processus pathologique peut débuter par une petite tache et, dans certains cas, s’étendre progressivement à l’ensemble de l’ongle si aucun traitement n’est envisagé.
Il convient de nuancer le diagnostic, car de nombreuses autres affections peuvent modifier l'aspect des ongles. Par exemple, le psoriasis ou des traumatismes mécaniques répétés peuvent simuler une mycose. Toutefois, lorsque l'origine est fongique, l'agent pathogène se nourrit de la structure de l'ongle, ce qui mène à sa destruction progressive si aucun traitement n'est instauré.
La contamination par un champignon dépend de la présence de spores et d’un environnement favorable à leur développement.
Dans la grande majorité des cas touchant les pieds, les responsables sont des dermatophytes, des champignons capables de dégrader la kératine. Pour les mains, les levures de type Candida sont plus fréquemment retrouvées, souvent liées à une exposition prolongée à l'eau. Plus rarement, des moisissures peuvent coloniser l'ongle, surtout après un traumatisme.
Les lieux de vie collectifs et humides sont les principaux foyers de transmission. Marcher pieds nus dans une piscine ou les douches d'une salle de sport expose directement la peau et les ongles aux spores. De plus, le port prolongé de chaussures fermées favorise la macération, créant un environnement idéal. Le partage d'objets d'hygiène (serviettes, coupe-ongles) au sein d'un foyer peut également propager l'infection.
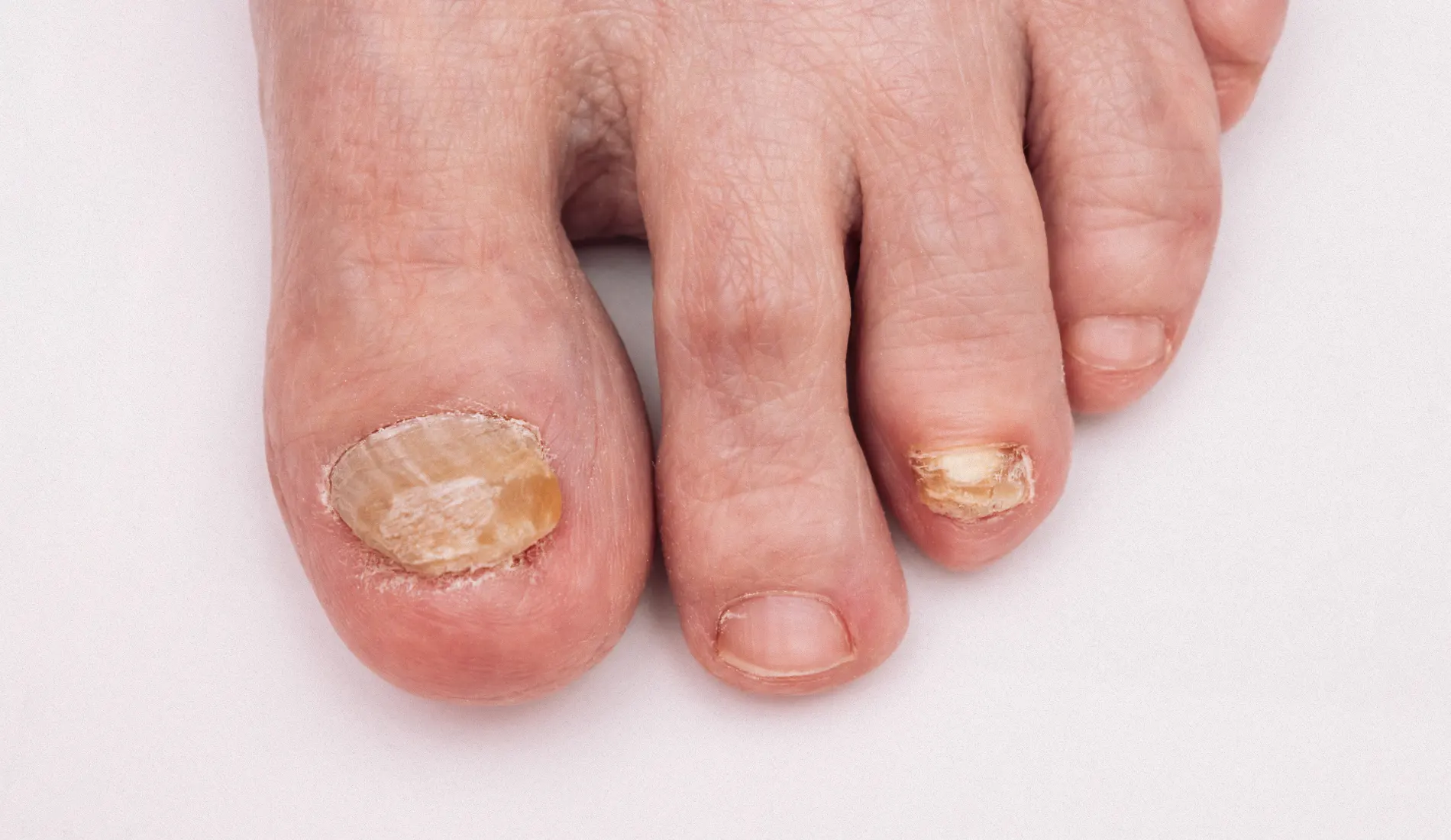
Reconnaître une onychomycose précoce est indispensable pour limiter la durée des traitements. Les signes varient selon le type de champignon impliqué, mais certains traits sont caractéristiques.
La modification de la couleur est le symptôme le plus visible. L'ongle perd son éclat naturel et prend une teinte blanchâtre ou jaunâtre. Cette décoloration peut se situer sur le bord libre ou sur les côtés (atteinte disto-latérale) ou, plus rarement, à la base de l'ongle (atteinte proximale).
L'infection entraîne des changements structurels majeurs :
Si vous observez ces changements, il est fortement recommandé de consulter un médecin généraliste pour éviter que la mycose ne gagne d'autres ongles.
Comme l’aspect visuel des ongles peut parfois être difficile à interpréter, le diagnostic précis repose sur des examens complémentaires. Il est généralement conseillé de confirmer la présence d’une infection fongique avant d’envisager un traitement oral.
Le généraliste ou le dermatologue examine l'ensemble des pieds et des mains. Il recherche des signes associés, comme une desquamation entre les orteils (pied d'athlète) ou une atteinte de la peau plantaire.
Un biologiste effectue un grattage indolore de l'ongle pour recueillir des échantillons de kératine. L'analyse se déroule en deux temps :
Le traitement d’une onychomycose peut être long et demande de la régularité. L’objectif est de soutenir la repousse d’un ongle sain tout en limitant la progression de l’infection dans la partie déjà atteinte.
Pour les formes légères ne touchant pas la racine, les vernis médicamenteux sont privilégiés :
Si la racine de l'ongle est atteinte ou si la mycose concerne plusieurs orteils, le recours aux comprimés devient nécessaire.
Pour ajuster votre protocole ou obtenir un renouvellement, n'hésitez pas à consulter un médecin en téléconsultation, ce qui permet un suivi régulier de l'évolution de la repousse.
La guérison d'une mycose aux pieds ne garantit pas l'immunité. Les spores peuvent survivre très longtemps dans l'environnement.
Le choix des chaussures est déterminant pour la santé de vos ongles.
L'onychomycose peut être persistante et nécessite souvent une prise en charge complète. Les traitements antifongiques, tels que la terbinafine ou l'amorolfine, peuvent être efficaces, mais leur succès dépend de l’adaptation du traitement à chaque situation et du suivi régulier. La repousse complète d’un ongle de pied peut prendre plus d’un an, ce qui souligne l’importance de poursuivre le traitement selon les recommandations médicales. En cas de doute ou si les symptômes persistent, il est conseillé de consulter un professionnel de santé pour évaluer la situation.
Sources
Retrouvez ici les réponses aux questions que vous pourriez vous poser