Nos services
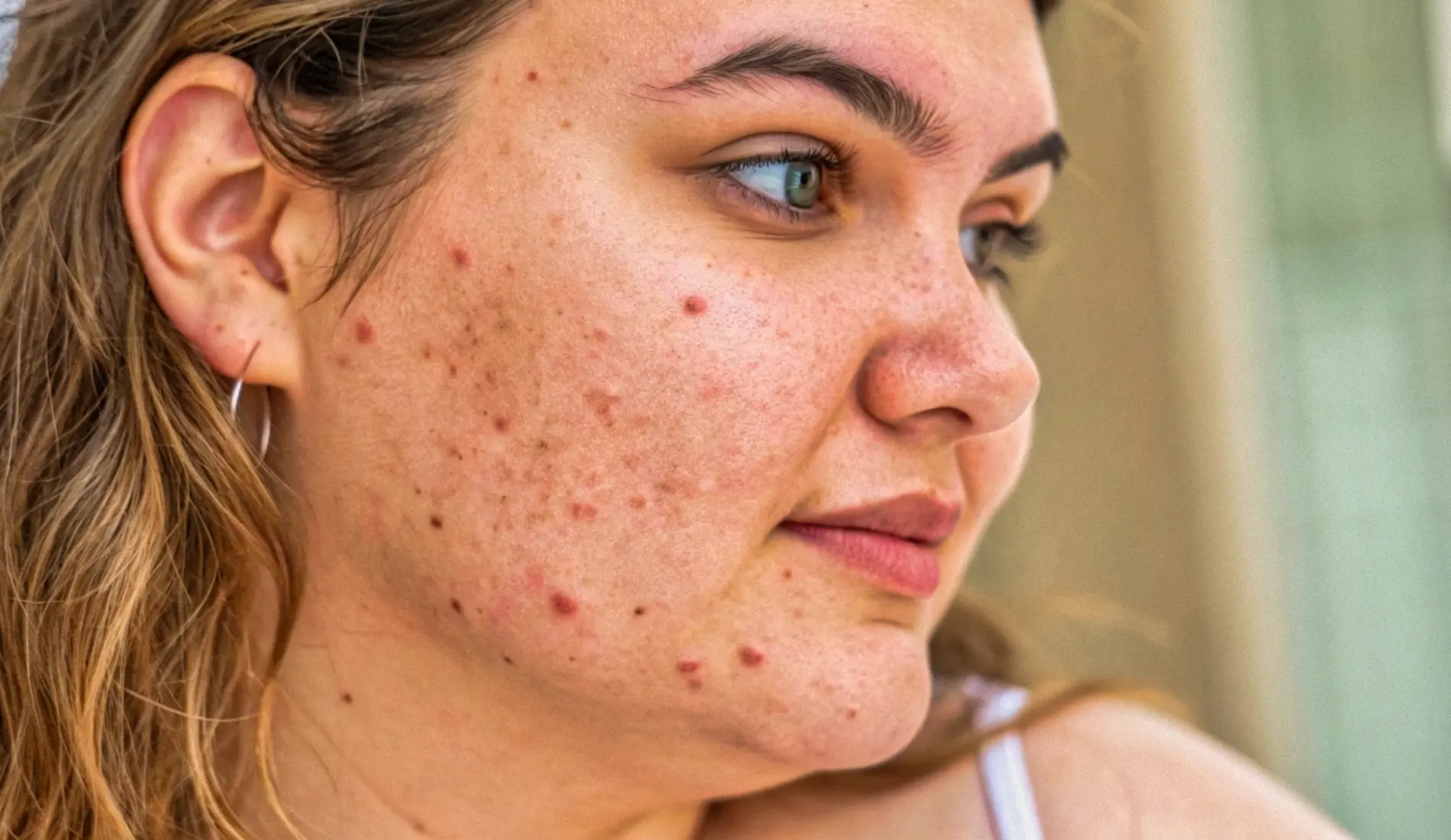
Qu'est-ce que le syndrome des ovaires polykystiques (SOPK) ?
Causes et facteurs de risque du SOPK
Quels sont les signes du SOPK ? Comment se manifeste la maladie ?
Comment savoir si on a le SOPK ? Le diagnostic
Traitements du SOPK
Prévention et gestion du SOPK au quotidien
L'avis des experts de MédecinDirect
Le syndrome des ovaires polykystiques (SOPK) est la maladie hormonale la plus fréquente chez les femmes en âge de procréer. Il touche environ 10 à 13 % d'entre elles, selon l’Organisation mondiale de la santé. Cependant, près de 70 % des femmes concernées dans le monde ne sont toujours pas diagnostiquées. Le SOPK est la première cause d'anovulation et l'une des principales origines d'infertilité féminine.
Le syndrome des ovaires polykystiques (SOPK) est un dérèglement endocrinien qui affecte principalement les femmes en âge de procréer. Il débute habituellement pendant l'adolescence, mais ses manifestations peuvent évoluer avec le temps. Ce syndrome résulte d'un déséquilibre hormonal d'origine ovarienne et hypophysaire, entraînant une perturbation de la production normale d'hormones sexuelles.
Le SOPK se manifeste par une variété de signes cliniques, notamment :
Ce dérèglement peut avoir des répercussions importantes sur la fertilité, la santé métabolique et la qualité de vie générale.
Les origines exactes du SOPK ne sont pas entièrement élucidées, mais plusieurs facteurs contribuent à son développement :
Ces facteurs de risque induisent deux mécanismes physiopathologiques principaux :
Les manifestations du syndrome des ovaires polykystiques varient d'une femme à l'autre. Ces signes peuvent changer au fil du temps et apparaissent souvent sans facteur déclencheur clairement identifié. Parmi les plus fréquents :
Les patientes atteintes de SOPK sont davantage susceptibles de développer d'autres pathologies :
Le SOPK peut également être à l'origine :
L'intensité de ces manifestations est variable et toutes les patientes ne les présentent pas simultanément. Leur présence ne confirme pas non plus systématiquement un SOPK : seul un bilan gynécologique complet, comprenant une échographie et un dosage hormonal, permet de poser le diagnostic.
Bon à savoir : les femmes enceintes présentant un SOPK ont un risque accru d'accouchement prématuré, de diabète gestationnel et de prééclampsie. Ce risque augmente encore en cas de surpoids ou d'obésité.
Le diagnostic du SOPK repose sur les critères de Rotterdam, qui exigent la présence d'au moins deux des trois critères suivants :
1. Une hyperandrogénie clinique ou biologique : elle se traduit cliniquement par de l'hirsutisme, de l'acné ou une alopécie androgénique. Sur le plan biologique, elle se confirme par un taux élevé d'androgènes circulants (testostérone totale, DHEAS) au dosage sanguin.
2. Une oligo-anovulation : il s'agit d'une ovulation irrégulière ou absente. Selon les critères de Rotterdam, des cycles inférieurs à 21 jours ou supérieurs à 35 jours sont considérés comme anovulatoires, signalant un dérèglement du cycle menstruel.
3. Des ovaires polykystiques à l'échographie : à l'échographie endovaginale, le diagnostic est évoqué devant la présence d'au moins un ovaire comportant plus de 12 follicules de 2 à 9 mm de diamètre et/ou un volume ovarien supérieur à 10 ml, en l'absence de kyste ou de follicule dominant.
Un bilan biologique hormonal est également pratiqué entre le 2e et le 5e jour du cycle. Il comprend le dosage des hormones FSH et LH (produites par l'hypophyse), des androgènes, de l'insuline à jeun et, selon le contexte clinique, de la prolactine et des hormones thyroïdiennes, afin d'écarter d'autres origines au dérèglement du cycle.
En cas de doute ou pour un premier bilan, une téléconsultation avec un gynécologue peut permettre d'orienter rapidement la démarche diagnostique.
Le SOPK est incurable, mais une bonne prise en charge permet d'atténuer significativement ses manifestations. La prise en charge est uniquement symptomatique et doit être maintenue jusqu'à la ménopause. Elle vise à :
La prise en charge dépend du profil de chaque patiente : type et intensité des manifestations, âge, et éventuel projet de grossesse. Elle repose sur quatre axes complémentaires :
Bien que le SOPK ne puisse pas être guéri, une gestion proactive améliore considérablement la qualité de vie. Cette gestion passe par :
Certaines manifestations du SOPK comme l'infertilité, le surpoids ou la pilosité indésirable peuvent entraîner une stigmatisation sociale et un impact émotionnel significatif, avec des répercussions sur la vie familiale, professionnelle et relationnelle. Il est important dans ces situations de rechercher un soutien psychologique pour gérer les aspects mentaux de ce syndrome.
SOURCES :
Retrouvez ici les réponses aux questions que vous pourriez vous poser